Was ist Nystagmus?
Nystagmus ist eine Sehstörung, die durch unwillkürliche, rhythmische Augenbewegungen gekennzeichnet ist, die oft als schnelle, rhythmische Bewegungen bezeichnet werden. Diese können an beiden Augen oder nur einem Auge auftreten, obwohl häufiger beide Augen betroffen sind.
Die unwillkürlichen Augenbewegungen können entweder als schnelle oder langsame Bewegungen, mit konstanter Geschwindigkeit oder mit Beschleunigungs-/Verzögerungsphasen auftreten, die verschiedene Muster aufweisen, wie z. B. Bewegungen in der horizontalen Ebene. Infolgedessen können Personen mit Nystagmus Schwierigkeiten haben, Objekte zu fokussieren, was zu einer reduzierten Sehschärfe führt. Darüber hinaus können diese Bewegungen, wenn sie im Erwachsenenalter auftreten, auch das Gleichgewicht und die Koordination beeinflussen.
Klassifizierung
Es gibt viele Arten von Nystagmus, hier wird jedoch nur der Nystagmus behandelt, der für die Blauzapfen-Monochromasie von Interesse ist. Alle anderen Arten von Nystagmus, wie z. B. physiologischer Nystagmus – eine normale Nystagmusvariante der okulomotorischen Funktion – oder pathologischer Nystagmus der durch Erkrankungen des Cortex, der vorderen Sehbahnen, des Zentralnervensystems, des Hirnstamms, des Kleinhirns, und periphere Vestibularapparate, werden hier nicht behandelt.
Im Rahmen der Blauzapfen-Monochromasie richtet sich das Interesse auf gutartige Nystagmusformen, die normalerweise im Säuglingsalter auftreten, insbesondere beim Infantiler Nystagmus (IN; früher „kongenitaler“ Nystagmus (CN)).
Andere Arten gutartigen Nystagmus, die normalerweise im Säuglingsalter beobachtet werden, sind das Fusion-Maldevelopment-Nystagmussyndrom (FMNS, früher bekannt als manifest- latenter Nystagmus (MLN)), und der Pendelnystagmus von Spasmus nutans (SN).
Blauzapfen-Monochromasie, Achromatopsie und Infantiler Nystagmus
Bei Blauzapfen-Monochromasie ist das erste Symptom, das bei allen 2-3 Monate alten Neugeborenen beobachtet wird, unwillkürliche horizontale Pendelbewegungen beider Augen in Richtung eines Fixationspunktes und zurück. Bei vielen Säuglingen nimmt diese Pendelbewegung ab und verschwindet gänzlich bei Vollendung des ersten Lebensjahres. Diese Art von Nystagmus ist derzeit nicht klassifiziert, denn könnte als Spasmus nutans bezeichnet werden, oder nicht. Bisher wurden keine klinischen Studien zu dieser Form von Nystagmus durchgeführt.
Ein Bruchteil der Patienten berichtet, dass Nystagmus bis ins Erwachsenenalter andauert, und in diesem Fall können die Pendelbewegungen – nach Dr. Dell’Osso [1] – als Infantiler Nystagmus (IN), früher als kongenitaler Nystagmus bekannt, klassifiziert werden. Vorläufige Ergebnisse der Patientenregisterdaten der BCM Families Foundation berichten, dass in derselben Familie 45 % der betroffenen Personen im Erwachsenenalter Nystagmus haben und 55 % nicht.
Wenn er bis ins Erwachsenenalter andauert, kann Nystagmus bei Menschen mit Blauzapfen-Monochromasie zu Schwierigkeiten beim Lesen und bei anderen Aufgaben führen. Personen mit Blauzapfen-Monochromasie berichten, dass Nystagmus bei Stress, Krankheit oder Müdigkeit schlimmer wird.
Bei Achromatopsie berichten Patienten, dass die unwillkürlichen Pendelbewegungen beider Augen in der Horizontalebene in Richtung eines Fixationspunktes und zurück bei Neugeborenen nach 2-3 Monaten beginnen und am Ende des ersten Lebensjahres abnehmen. Der Nystagmus bleibt jedoch bei allen Erwachsenen mit Achromatopsie vorhanden, obwohl er nur bei Stress, Krankheit oder Müdigkeit auftritt [2].
Dies ist ein Video von einem 4 Monate alten Baby mit Blauzapfen-Monochromasie, das an Nystagmus leidet. In diesem Fall dauerte der Nystagmus jedoch auch nach dem ersten Lebensjahr an, verschwand klinisch gesehen auch nicht in der Kindheit und kann daher als Infantiler Nystagmus klassifiziert werden.
Dies ist ein Video von einem Erwachsenen, der von BCM mit Nystagmus betroffen ist – es handelt sich um Patient III-2 des Stammbaums 1 hier unten:
Was ist Infantiler Nystagmus und welche sind die anderen gutartigen Formen von Nystagmus im Säuglings- und Kindesalter
Infantiler Nystagmus syndrom (INS), manchmal auch mit überholten Begriffen als „Nystagmus mit frühem Ausbruch“ oder „kongenitaler Nystagmus (CN)“ bezeichnet, tritt bei der Geburt oder in den verschiedenen sensiblen Phasen der ersten Lebensmonate auf, welche die Entwicklung der Fixation definieren, und dauert das gesamte Leben an. Da es im Rahmen der Blauzapfen-Monochromasie wichtig ist, möchten wir hier betonen, dass INS eine lebenslange Krankheit ist .
Typischerweise treten die ersten Symptome in Säuglingen zwischen sechs Wochen und drei Monaten auf. Infantiler Nystagmus kann durch verschiedene neurologische und medizinische Zustände ausgelöst werden, die von einem Neurologen mithilfe von Tests nachweisbar sind.
INS ist normalerweise horizontal, mit einer kleinen Torsionskomponente und kann (selten) eine vertikale Komponente haben. Die Intensität von INS nimmt in seitlicher Blickrichtung zu, wobei die Pendelbewegungen in dieselbe Richtung des Blickes ausschlagen (Rechtsblick rechtsschlägig, Linksblick linksschlägig). INS bleibt horizontal beim Aufwärtsblick (im Gegensatz zum erworbenen und/oder vestibulären Nystagmus, bei dem sich die Pendelrichtung beim vertikalen Blick ändert); bei INS steigt die Intensität bei Fixation oder Stress und nimmt mit Schlaf oder Unaufmerksamkeit ab; INS hat eine variable Intensität in verschiedenen Blickrichtungen (i. d. R. driften die Augen zur Nullposition zurück); INS hat eine variable Intensität in verschiedenen Blickrichtungen in Bezug auf den Nullpunkt; INS hat mit zunehmender Konvergenz geringere Intensität (Amplitudedämpfung); INS bewirkt eine anomale Kopfhaltung; IN könnte mit Schielen assoziiert sein; und INS könnte mit einer erhöhten Inzidenz signifikanter Brechungsfehler verbunden sein.
Ähnlich wie bei der Blauzapfen-Monochromasie tritt INS häufig in Verbindung mit angeborenen Sehstörungen oder solchen mit frühem Ausbruch (in den ersten 6 Lebensmonaten) auf (z. B. systemischer und okulärer Albinismus, Achromatopsie, Aniridie, kongenitale Netzhautdystrophien und -degenerationen, Anomalien des visuellen Kortex und kongenitale Katarakten, Glaukome und Hornhauterkrankungen), die in diesem Fall sensorischer Defekt-Nystagmus genannt werden.
Fusion-Maldevelopment-Nystagmussyndrom (FMNS) – früher bekannt als manifest-latenter Nystagmus (MLN) im Falle monokularer Deprivation. Es ist immer ein assoziiertes Schielen vorhanden. Okulomotorische Aufzeichnungen zeigen vier Arten von langsamen Phasen mit Zucken in Richtung des fixierenden Auges. Die Pendelbewegungen erscheinen konjugiert, horizontal, uniplanar und normalerweise gibt es keine assoziierten Wahrnehmungsstörungen (z. B. kein Albinismus, keine Achromatopsie, keine Blauzapfen-Monochromasie). Patienten mit FMNS schielen immer, darum wird zur Beseitigung der Diplopie das Sehvermögen des tropischen Auges im Cortex unterdrückt („okkludiert“). FMNS tritt bei Patienten mit Strabismus auf, die zwar beide Augen offen halten, aber monokular fixieren. Strabismus ist eine notwendige (aber nicht ausreichende) Bedingung für FMNS. Verschiedene Theorien wurden weiterentwickelt, um FMNS zu erklären. FMNS wird hier nicht weiter detailliert erläutert, da diese Erkrankung nicht mit der Blauzapfen-Monochromasie oder Achromatopsie verbunden ist.
Spasmus nutans Spasmus nutans (SN) umfasst Pendelbewegungen der Augen, Kopfnicken und anomale Kopfpositionen, die im Säuglingsalter (i. d. R. zwischen 4 und 18 Monaten) beginnen und in der Kindheit (i. d. R. vor 3 Jahren) klinisch abklingen. Nystagmus ist i. A. beidseitig (kann aber in jedem Auge unterschiedlich sein und sogar rein monokular sein) und verursacht Pendelbewegungen in horizontaler, torsionaler oder vertikaler Richtung. Die durchschnittliche Dauer von SN beträgt 12 bis 24 Monate; selten dauert es mehrere Jahre. Im Falle der Blauzapfen-Monochromasie sind weitere Studien notwendig, um zu verstehen, ob der Nystagmus, der etwa ab 6-8 Wochen auftritt und im Alter von einem Jahr endgültig verschwindet, als SN klassifiziert werden kann oder nicht. Dazu wäre eine klinische Studie erforderlich.

Wir können Ihnen helfen, es besser zu verstehen.
Schreiben Sie uns oder treten Sie unserer Online-Community bei.
Erworbener Nystagmus
Erworbener Nystagmus tritt später auf, ab sechs Monaten, jedoch meist zu einem späteren Zeitpunkt, mit einer höheren Inzidenz bei Erwachsenen. Er kann viele Ätiologien haben und auch mit Krankheiten verbunden sein, die eine weitere Beurteilung durch medizinische Fachkräfte rechtfertigen. Wir möchten hier betonen, dass die Ursachen von erworbenem Nystagmus durch medizinische Fachkräfte ergründet werden müssen, wenn die Augenbewegungen später im Leben auftreten.
Assoziierte Erkrankungen
Zu den Bedingungen, die möglicherweise IN auslösen, zählen:
- Erbkrankheiten (wie Blauzapfen-Monochromasie, Achromatopsie und Lebersche kongenitale Amaurose)
- Albinismus
- genetische Defizite
Zu den Bedingungen, die möglicherweise erworbenen Nystagmus auslösen, zählen:
- kongenitale Katarakten
- Erkrankungen des Innenohrs
- neurologische Erkrankungen
- Systemkrankheiten
- Sehstörungen
- Entzündungserkrankungen
- Medikamente und Drogenkonsum
- Trauma
- Herzinfarkt
- Hirntumor
Das Erkennen der zugrundeliegenden Erkrankungen, die mit Nystagmus verbunden sind, ist für eine effektive Behandlung und Therapie von entscheidender Bedeutung. Daher empfehlen wir dringend eine umfassende Bewertung durch Gesundheitsexperten wie Augenärzte und Neurologen, um damit verbundene Erkrankungen zu ermitteln und einen auf die individuellen Bedürfnisse zugeschnittenen Behandlungsplan zu entwickeln.
Wahrnehmungen
Kinder und Erwachsene, die von Infantilem Nystagmus betroffen sind, wie ein großer Prozentsatz der Menschen mit Blauzapfen-Monochromasie, nehmen die Welt typischerweise ähnlich wahr wie andere Kinder, wenn auch mit einem gewissen Grad an Unschärfe. Umgekehrt beschreiben Personen mit Nystagmus, der sich im Erwachsenenalter entwickelt, oft ein Gefühl von Bewegung oder „Zittern“ in ihrem Gesichtsfeld, bekannt als Oszillopsie.
Erfahren Sie mehr
Ursachen von Infantilem Nystagmus (INS)
INS wird durch einen Ausfall des okulomotorischen Systems verursacht, d. h. des Teils des Gehirns, der die Augenbewegungen steuert, um die Augen während der Verfolgung eines langsamen Zielobjekts stabil zu halten. Siehe [1] Kapitel 1 und [4] für eine Einführung in das okulomotorische System.
Es gibt vier grundlegende Arten von Augenbewegungen – siehe [1] Kapitel 1 -:
- Sakkaden, d. h. konjugierte Augenbewegungen der Bulbi, die den Punkt der fovealen Fixation schnell ändern. Dies sind die schnellsten Augenbewegungen, 250-800°/s mit einer Latenzzeit von 200 Millisekunden. Sakkaden treten z. B. bei Fokussierung eines Zielobjekts auf, um eine schnelle Re-Fixation eines Reizes auszuführen. Dies ermöglicht es, mit einer freiwilligen Augenbewegung ein Zielobjekt im Blickfeld zu identifizieren und es in die Fovea zu bringen, um eine Foveation durchzuführen.
- Ruckfreie Verfolgungsbewegungen sind viel langsamere Augenbewegungen, die einen sich bewegenden Reiz auf der Fovea halten . Zum Beispiel treten ruckfreie Verfolgungsbewegungen auf, wenn die horizontale oder vertikale Bewegung eines langsamen Zielobjekts verfolgt wird; 0-30° pro Sekunde mit einer Latenz von 125 Millisekunden;
- Vergenzbewegungen, d. h. disjunktive Bewegungen der Augen (Konvergenz oder Divergenz), mit denen die Fovea jedes Auges mit Zielobjekten ausgerichtet werden, die sich in unterschiedlichen Abständen vom Betrachter befinden. Vergenz erfolgt, wenn ein sich näherndes oder entfernendes Zielobjekt korrigiert wird; und
- Vestibulookuläre Bewegungen, bei denen die Augen im Verhältnis zur Außenwelt stabilisiert werden und so Kopf- oder Körperbewegungen kompensieren. Wenn beim Fixieren eines Zielobjekts der Kopf gedreht wird, treten diese Bewegungen auf. Optokinetische Bewegungen sind ähnlich und verfolgen Bilder bei ständigen Bewegungen der Umgebung selbst oder des Hintergrunds.
Die Genauigkeit der Bewegungen 1) – 4) wird nicht durch INS beeinflusst, die Wirksamkeit und Qualität der Bewegung ist fast identisch bei Personen mit und ohne INS. Während der Foveation ist die Fixation von Personen mit INS genau wie jene von Menschen ohne Nystagmus [3]. Man bemerkt jedoch, dass Vergenzbewegungen den Nystagmus aufhalten.
Nystagmus steht in Zusammenhang mit Bewegungen 2). Betrachten wir die ruckfreie Verfolgung eines Zielobjekts im Bewegungssystems des Auges.
Die Verfolgung eines Zielobjekts ist ein empfindliches System mit gedämpften Pendelbewegungen. Sobald das Zielobjekt auf der Fovea abgebildet wird – Foveation – fixiert das Auge – Fixation – und wenn sich das Zielobjekt mit verschiedenen niedrigen Geschwindigkeiten und Beschleunigungen bewegt, ist das Auge in der Lage, dem Zielobjekt zu folgen, wobei dieses auf der Fovea gehalten wird, um es detailliert zu sehen, und unter Anpassung an dessen Geschwindigkeit verfolgt wird. Das sich entwickelnde okulomotorische System (OMS) benötigt eine gute visuelle Eingabe, um eine korrekte Kalibrierung zu ermöglichen. INS entsteht aus einem Fehler bei der Kalibrierung eines Subsystems, das bereits bei Menschen ohne Störungen an Instabilität (d. h. oszillatorisches Verhalten) grenzt. Diese fehlgeschlagene Kalibrierung kann durch auslösende Faktoren verursacht werden oder in Verbindung mit vererbten oder erworbenen Erkrankungen auftreten.
Sehen wir nun, was eine gedämpfte Pendelbewegung ist.
Wenn eine Masse an einer Feder in Bezug auf die Gleichgewichtsposition bei x=0 befestigt ist und die Masse um eine Amplitude A bewegt wird, beginnt sie bei abwesender Reibung eine Oszillation um den Punkt x=0 mit einer Dauer T.

Wir stellen fest, dass diese Bewegung in der nächsten Abbildung mit dem Fall b=0 (Abwesenheit viskoser Reibung) als harmonische Bewegung visualisiert werden kann, bei der während der Dauer t die Masse m kontinuierlich zwischen +A und -A hin- und herpendelt. Die Extrempunkte +A und -A entsprechen einer Geschwindigkeit der Masse gleich 0 und einer Umkehrung der Bewegung. Der Punkt x=0 entspricht dem Punkt maximaler Geschwindigkeit. In unserem Augensystem ist der Punkt x=0 das Zielobjekt und die Pendelbewegung der Nystagmus. Nystagmus kann nicht als Kompensationssymptom einer Wahrnehmungsstörung betrachtet werden, weil er eine Sehbehinderung hervorruft, denn das Auge bewegt sich während der Fixation eines stationären Zielobjekts mit einer Geschwindigkeit von 0 bis Höchstgeschwindigkeit.

Rote Linie: übermäßig gedämpftes System
Orangefarbene Linie: kritisch – Dies ist die schnellste Route ohne Pendelbewegung
Blaue Linie: vermindert gedämpftes System
Bei Personen ohne Nystagmus ist die ruckfreie Verfolgung eines Zielobjekts so kalibriert, dass eine Dämpfungskraft wie eine viskose Reibung vorhanden ist, welche die Pendelbewegung dämpft und das sich bewegende Zielobjekt verfolgt.
Mehrere Modelle der ruckfreien Verfolgung wurden entwickelt, siehe z. B. [4] . Diese Modelle versuchen, die Geschwindigkeit des Auges in Abhängigkeit von der Geschwindigkeit des Zielobjekts zu erhalten, und versuchen, die hohe Leistungsfähigkeit dieses Systems, welches ein sich langsam bewegendes Zielobjekt und seine kurze Latenzzeit zwischen der Reizbewegung und der Augenreaktion, d. h. die Augengeschwindigkeit verfolgt, zu reproduzieren.
Können Blauzapfen-Monochromasie oder andere Netzhauterkrankungen als Ursache für Nystagmus angesehen werden?
Nein. Einige genetische Erkrankungen der Netzhaut wie Blauzapfen-Monochromasie und Achromatopsie verursachen von Geburt an ein schlechtes Sehvermögen. Personen, die von diesen Krankheiten betroffen sind, können im ersten Lebensjahr unwillkürliche Augenbewegungen aufweisen, die bei einigen Probanden bis ins Erwachsenenalter andauern und als Infantiler Nystagmus Syndrom (INS) klassifiziert werden können. Laut Dell’Osso ist es nicht möglich, eine Ursache-Wirkungs-Bedingung zwischen Sehstörungen und INS zu bestimmen, weil es z. B. innerhalb derselben Netzhauterkrankung Personen Nystagmus haben und andere nicht.
So berichten wir z. B. über den Stammbaum von zwei Familien mit Blauzapfen-Monochromasie, einer Krankheit, die auf dem X-Chromosom übertragen wird, bei der laut Angaben des Internationalen Patientenregisters www.BCMRegistry.org im Schnitt etwa 5 Personen pro Familie betroffen sind . Aus den Abstammungslinien geht hervor, dass ein großer Anteil der Personen, etwa 45 %, INS hat.



Laut Dell’Osso ist eine Wahrnehmungsstörung eine Erkrankung, die Nystagmus auslösen kann, aber nicht die einzige Ursache, da sonst all diese Personen betroffen wären (d. h. die Erkrankung ist nicht ausreichend). Da andere Personen auch IN ohne Wahrnehmungsstörungen haben, ist es keine notwendige Bedingung; da er weder eine notwendige noch eine ausreichende Bedingung ist, kann er nicht die Ursache sein.
Am Anfang dieser Seite haben wir das Nystagmusvideo des Patienten III-2 von Pedigree 1 gezeigt.
Gentherapie und Nystagmus
Genetische Erkrankungen der Netzhaut wie Lebersche kongenitale Amaurose, Blauzapfen-Monochromasie und Achromatopsie erfahren derzeit eine Entwicklung von Gentherapien durch subretinale oder intravitreale Injektion von AAV-Virusvektoren, die fehlende Proteine in Zellen der Netzhaut wiedereinbringen. Die relevante Frage ist, ob eine Verbesserung des Nystagmus nach einer Gentherapie zu beobachten ist und wie diese erreicht wird.
Erste Evidenzen zeigen eine Verbesserung bei Patienten, die mit Luxturna gegen RPE65 LCA behandelt wurden. Sie sehen hier ein Bild von [5].
Wissenschaftler untersuchten den Nystagmus anhand digitaler Videodaten von Augenbewegungen für eine qualitative und quantitative klinische Analyse der Pendelbewegungen und des Schielens des Probanden. Auch Amplituden/Frequenz des Nystagmus wurden in Videos mit Lichtreflexen der Pupillen gemessen.

Bild aus [5]
Nach Injektion der AAV2.hRPE65v2-Gentherapie zeigten die Patienten eine Abnahme der monokularen und binokularen Amplitude und Frequenz des Nystagmus in Primärposition, mit exzentrischem Blick und mit monokularer Abdeckung. Siehe Tabelle 1 von [6] „Merkmale der Patienten und Testergebnisse vor und nach der Injektion“.
Zusammenfassend ist es möglich, eine Verringerung des Schweregrads des Nystagmus nach einer Gentherapie zu erzielen, d. h. es ist möglich, dass nach einer Gentherapie eine Neukalibrierung des OMS stattfinden könnte.
Bezüglich Blauzapfen-Monochromasie ist es wichtig, Nystagmus und Ein-/Ausschlusskriterien für eine klinische Studie zur Gentherapie abzuwägen. Wenn wir nach einer Gentherapie-Injektion eine Reduktion des Nystagmus erwarten, dann kann Nystagmus kein Ausschlusskriterium für die Teilnahme an einer Gentherapie-Studie sein, da Personen mit Nystagmus einen zusätzlichen Nutzen aus der Therapie haben könnten. Eine ähnliche Untersuchung muss bei Schielen durchgeführt werden.
Da Nystagmus und Schielen operativ behandelt werden können, stellt sich auch die Frage, ob eine Nystagmus- bzw. Schieloperation ein Ausschlusskriterium für die Teilnahme an einer Gentherapiestudie ist.
An Nystagmus beteiligte Muskeln und Hirnnerven
Die Koordination der Augenbewegungen, einschließlich Fixation, stellt ein komplexes Zusammenspiel neuronaler Schaltkreise im Hirnstamm und höheren Gehirnzentren dar. Diese Schaltkreise integrieren sensorische Reize, visuelle Informationen und motorische Befehle, um eine präzise Steuerung der Augenbewegungen zu gewährleisten und einen konstanten Blick auf ein bestimmtes Objekt oder einen bestimmten Punkt zu gewährleisten. Es gibt sechs Paar Augenmuskeln und drei Paar Hirnnerven, welche die an den Augenbewegungen beteiligten Augenmuskeln steuern.
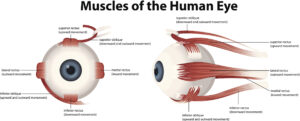
Augenmuskeln
Es gibt sechs Muskeln, welche die Augenbewegung ermöglichen, und zwar den oberen, unteren, medialen und lateralen Augenmuskel und den oberen und unteren schrägen Augenmuskel:
Hirnnerven
Es gibt 12 Hirnnerven (CN). Unter diesen gibt es drei Hirnnervenpaare, welche die Muskeln der Augenbewegung steuern (jedes Auge wird von einem Nerv jedes Paars gesteuert). Eine Schädigung dieser Nerven kann die Augenmuskulatur beeinträchtigen und geht mit Nystagmus einher. Dies ist nicht der Fall beim Nystagmus der Blauzapfen-Monochromasie und der Achromatopsie, bei dem i. d. R. keine Schädigungen der Hirnnerven auftreten. Der Rest der Nerven im Körper kommt aus dem Rückenmark, aber alle Hirnnerven kommen aus dem Gehirn.
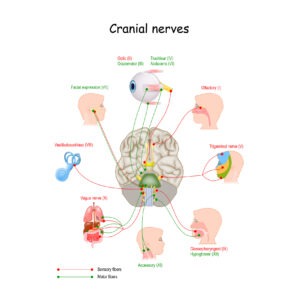
- Der Nervus oculomotorius (3. Hirnnerv, CNIII) steuert mehrere Muskeln, welche die Augen bewegen: Musculus rectus superior, Musculus rectus medialis, Musculus rectus inferior und Musculus obliquus inferior. Diese Muskeln bewegen die Augen gerade nach oben und unten und in Richtung Nase. CNIII ermöglicht nicht nur die Bewegung der Augenmuskeln, sondern auch die Verengung der Pupille, die Fokussierung und die Position des oberen Augenlids.
- Der Nervus trochlearis (4. Hirnnerv, CNIV) steuert den Musculus obliquus superior, der das Auge nach unten und von der Nase wegbewegt.
- Der Nervus abducens (6. Hirnnerv, CNVI) steuert den Musculus rectus lateralis, der das Auge nach außen und von der Nase wegbewegt.
- Der Nervus vestibulocochlearis (8. Hirnnerv) vermittelt die Wahrnehmung von Klang und Gleichgewicht. Er kontrolliert nicht die Augenbewegung, aber bei einer Störung dieses Nervs kann das Gleichgewicht in einem solchen Ausmaß beeinträchtigt sein, dass Nystagmus auftritt.
- Der Nervus trigeminus, auch 5. Hirnnerv genannt. Der Nervus trigeminus hat drei Äste, die unterschiedliche Funktionen ausüben. Einer davon ist der ophthalmische Ast, der Nervenimpulse vom oberen Teil Ihres Gesichts und der Kopfhaut an das Gehirn sendet. Der Augennerv steht in Beziehung mit den Augen, den oberen Augenlidern und der Stirn. Dies ist für die Propriozeption wichtig , deshalb können Kontaktlinsen Nystagmus reduzieren.
Augen- bzw. Kopfbewegungen und Nullpunkt
Im Falle einer bilateralen Visusminderung und wenn die Visusminderung in den ersten Lebensmonaten auftritt, wie in der Blauzapfen-Monochromasie, ist der Nystagmus konjugiert – d. h. beide Augen weisen dieselben – vorwiegend pendelförmigen – Bewegungen auf, und zwar horizontal mit konstanter Geschwindigkeit, ohne Beschleunigung oder Verzögerung , die durch Konvergenz reduziert und oft von Pendelbewegungen (von einer Seite zur anderen) begleitet.
Die Intensität der Augenbewegungen beim Nystagmus kann je nach Blickrichtung variieren. Da ein reduziertes Wackeln besseres Sehen bedeutet, können einige von Nystagmus betroffene Personen ihr Sehen optimieren, indem sie ihren Kopf so halten, dass der Nullpunkt erreicht wird. Dieser Begriff bezieht sich auf eine bestimmte Kopfposition, bei der die unwillkürlichen Augenbewegungen minimiert werden, um die Pendelbewegungen der Augen zu reduzieren und die Sehschärfe zu verbessern. Auch wenn nicht alle Menschen mit Nystagmus einen Nullpunkt haben, ist es wichtig, sie nicht zu ermutigen, ihren Kopf in die entgegengesetzte Richtung zu drehen, da dies ihre Sehschärfe verschlechtern könnte. Kopfbewegungen, die als „Nullpunkt“ oder „Bewegung zum Erreichen des Nullpunkts“ bezeichnet werden, sind freiwillige oder unfreiwillige Handlungen, die Personen mit Nystagmus ausführen, um die Intensität oder Häufigkeit der Pendelbewegungen des Nystagmus zu minimieren und die Sehschärfe zu verbessern. Einige Personen haben möglicherweise einen Nullpunkt in der Primärposition, d. h. ohne den Kopf zu drehen, also wenn sie geradeaus blicken. Wenn festgestellt wird, dass der Nullpunkt nicht in der Primärposition liegt, können prismatische Linsen verwendet oder Augenmuskeloperationen in Betracht gezogen werden, letztere sogar bei Nullpunkten in Primärposition.
Die Nullposition ist dann der Bereich des Blickwinkels, in dem die Wellenform des Nystagmus eine minimale Amplitude und die höchste Foveationsqualität aufweist. Allerdings ist das Drehen des Kopfes, um den Nullpunkt zu erreichen, nicht die einzige Kopfbewegung, die bei Menschen mit Blauzapfen-Monochromasie und Nystagmus vorkommt. Es gibt mehrere Arten von Kopfbewegungen, die häufig mit Nystagmus assoziiert sind:
- Kopfdrehen: Einige Personen mit Nystagmus können ihren Kopf instinktiv zur einen oder anderen Seite drehen, um eine Position zu finden, in der die Pendelbewegungen minimiert werden. Diese Kopfdrehung kann dazu beitragen, dass die Augen so auszurichtet werden, dass die Amplitude der Pendelbewegungen reduziert und die Sehschärfe verbessert wird.
- Kopfneigen: Eine weitere häufige Kopfbewegung, die bei Personen mit Nystagmus beobachtet wird, ist ein Neigen des Kopfes entweder nach links oder nach rechts. Ähnlich wie beim Drehen zielt das Neigen darauf ab, eine Position zu finden, welche die Intensität der Pendelbewegungen minimiert, und die Sehschärfe optimiert.
- Nicken: Einige Personen mit Nystagmus können Nickbewegungen aufweisen, bei denen sie den Kopf rhythmisch nach oben und unten bewegen. Nickende Bewegungen können die Dynamik des Nystagmus verändern und eine kompensatorische Strategie zur Stabilisierung des Blickes und zur Verbesserung der Sehschärfe darstellen; sie können auch ein Reflex auf Pendelbewegungen des Kopfes sein, die von den Nackenmuskeln als Reaktion auf Kopien der Augenmuskelsignale ausgeführt werden.
Diese Kopfbewegungen werden oft von Personen mit Spasmus nutans spontan übernommen, da sie dazu dienen, die Auswirkungen des Nystagmus auf das Sehvermögen abzumildern.
Es ist wichtig zu beachten, dass nicht alle Personen mit Nystagmus Kopfbewegungen aufweisen und dass das Vorhandensein und das Ausmaß der Kopfbewegungen je nach Faktoren wie Schwere und Art des Nystagmus, individuellen im Laufe der Zeit entwickelten Präferenzen und Anpassungsstrategien variieren können. Darüber hinaus können bei bestimmten Sehbedingungen oder Aktivitäten mit erhöhten Sehanforderungen Kopfbewegungen als Reaktion auf Nystagmus stärker ausgeprägt sein.
Stress und Ermüdung
Wie viele Mitglieder der BCM-Gemeinschaft berichteten, verschlimmert sich der Nystagmus bei Stress oder Müdigkeit, während in der Achromatopsie-Gemeinschaft die genaue Ursache, d. h. die Beziehung zwischen Stress, Müdigkeit und Nystagmus unbekannt ist.
Wir stellen hier Folgendes fest:
Erhöhte Sehreize: Stressige Situationen gehen oft mit erhöhten Sehreizen einher, wie z. B. die Konzentration auf detaillierte Aufgaben oder die Verarbeitung komplexer visueller Informationen. Nystagmus kann in diesen Situationen stärker wahrnehmbar oder störend werden, da das unter Stress stehende Sehsystem gezwungen ist, einen konstanten Blick und eine klare Sicht aufrecht zu erhalten. Könnten das schnelle Verfolgen komplexer Denkaufgaben und das Aufrufen komplexer Prozesse im Gehirngedächtnis einen Visualisierungsaspekt und damit einen Nystagmus hervorrufen?
Müdigkeit und verminderte Konzentration: Müdigkeit kann die Konzentration und die kognitive Funktion beeinträchtigen, was zu einer verminderten Fähigkeit führt, die Pendelbewegungen des Nystagmus zu unterdrücken oder auszugleichen. Wenn Müdigkeit einsetzt, kann es zu einer reduzierten Kontrolle der Augenbewegungen kommen, was zu einer erhöhten Nystagmusaktivität führt.
Es ist sehr wichtig, diesen Aspekt den Lehrern von Kindern mit BCM deutlich zu machen, um ihnen zu erklären, wie sie ihrem Schüler mit BCM helfen können, trotz seines Nystagmus dem Unterricht gut zu folgen, z. B. mit dem Bewusstsein, dass der Schüler Stress und Müdigkeit bewältigen muss, indem möglicherweise nach jeder Aufgabe mit größerem Aufwand für die visuelle Konzentration eine Pause von einigen Minuten eingeplant werden sollte. Weitere Informationen finden Sie hier.
Strabismus und Blauzapfen-Monochromasie
Einige Menschen mit Blauzapfen-Monochromasie berichten von Schielen, andere berichten sowohl von Nystagmus als auch von Schielen.
Behandlung von Nystagmus
Eine Beratung mit medizinischen Fachkräften, die auf Neuroophthalmologie spezialisiert sind, kann wertvolle Perspektiven und Ressourcen für die weitere Erforschung bieten.
Es gibt eine Vielzahl von chirurgischen Therapien, die bei bestimmten Patienten IN eindämmen können, ohne die motorische und visuelle Funktion der Augen zu beeinträchtigen (und in vielen Fällen sogar verbessern). Dazu gehören: 1) Kestenbaum-Operation (Anderson-Kestenbaum); 2) Anderson-plus T&R-Operation; 3) BMR-Operation; 4) T&R-Operation; 5) Operation am geraden Augenmuskel und an den schrägen Augenmuskeln in Kombination mit diesen IN-Operationen; und 6) Schieloperation in Kombination mit diesen IN-Operationen. Wenden Sie sich dafür an einen Facharzt.
Hier finden Sie eine Liste von Augenärzten, die Experten für Nystagmuschirurgie und -behandlung sind:
https://www.akronchildrens.org/people/Richard-Hertle-MD.html
http://www.omlab.org/Personnel/lfd/lfd.html
Glossar
Oszillopsie
Die Wahrnehmung der Oszillopsie (Bewegung der Umwelt), d. h. das Gefühl, dass die Umgebung wackelt. Bei Patienten mit IN ist normalerweise keine Oszillopsie vorhanden, während bei Patienten, die Nystagmus im Erwachsenenalter entwickeln, Oszillopsie auftritt.
Foveation
Wenn ein Zielobjekt im Blickfeld mit einer freiwilligen Augenbewegung identifiziert und in die Fovea gebracht wird, erfolgt eine Foveation. Die Foveation wird entsprechend folgenderweise aufrechterhalten: für das Zielobjekt durch die ruckfreie Verfolgung, für den Kopf oder Körper durch das vestibulookuläre System und für die Hintergrundbewegung durch das optokinetische System.
Fixation
Fixation bezieht sich auf die Fähigkeit der Augen, einen konstanten Blick auf einen bestimmten Gegenstand oder einen bestimmten Punkt zu halten. Personen mit Normalsicht verfügen i. d. R. über ausgezeichnete Fixationsfähigkeiten, die sich durch die Fähigkeit auszeichnen, ein bestimmtes Objekt oder einen bestimmten Punkt mit minimalen Augenbewegungen zu beobachten. Bei Personen mit Normalsicht kann das Sehsystem eine stabile Fixation auf einfache Weise aufrechterhalten, was eine klare und stabile visuelle Wahrnehmung ermöglicht und für Aufgaben wie Lesen, Fahren und Orientierung in der Umgebung von entscheidender Bedeutung ist.
Exzentrische Fixation
Die exzentrische Fixation bezieht sich auf die Verwendung des peripheren Sehens anstelle des zentralen Sehens (Fovea) zur Wahrnehmung visueller Informationen. Wenn das zentrale Sehen durch die zugrunde liegenden Sehstörungen beeinträchtigt wird, kann eine exzentrische Fixation besonders von Nutzen sein. Durch die Nutzung des peripheren Sehvermögens können Personen mit zentralen Sehstörungen einige der Herausforderungen umgehen, die mit zentralen Sehstörungen verbunden sind, und eine bessere allgemeine Sehfunktion erreichen. Die exzentrische Fixation ermöglicht ein größeres Sichtfeld und kann eine verminderte Sehschärfe oder Schwierigkeiten bei der fovealen Fixation kompensieren.
Sakkadische Blickbewegungen
Konjugierte Augenbewegungen der Bulbi, die den Punkt der fovealen Fixation schnell ändern, bspw. bei der Fokussierung eines Objekts.
Externe Ressourcen:
- American Association for Pediatric Ophthalmology and Strabismus – https://aapos.org/glossary/nystagmus
- American Nystagmus Network – https://nystagmus.org/
Cleveland Clinic – https://my.clevelandclinic.org/health/diseases/22064-nystagmus - Fighting Blindness – https://www.fightingblindness.ie/living-with-sight-loss/eye-conditions/nystagmus/
- Johns Hopkins Medicine – https://www.hopkinsmedicine.org/health/conditions-and-diseases/nystagmus
- Dr. Luis F. Dell’Osso Lab – http://www.omlab.org/
Referenzen:
[1] Richard W. Hertle and Louis F. Dell’Osso „Nystagmus in infancy and childhood“ Oxford University Press 2013 Chapter 3 and its references.
[2] Associazione Acromati Italiani – patients reported data
[3] 2020 Jun;140(3):221-232. Epub 2019 Nov 27. „Foveation dynamics in congenital nystagmus IV: vergence“ Louis F Dell’Osso, Johannes Van Der Steen, Robert M Steinman, Han Collewijn PMID: 31776760 DOI: 10.1007/s10633-019-09738-y
[4] John Enderle, Models of Horizontal Eye Movements, Part I: Early Models of Saccades and Smooth Pursuit January 2010 Synthesis Lectures on Biomedical Engineering 5(1) DOI:10.2200/S00263ED1V01Y201003BME034 Publisher: Morgan & Claypool Publishers.
[5] Simonelli F, Maguire AM, Testa F, Pierce EA, Mingozzi F, Bennicelli JL, Rossi S, Marshall K, Banfi S, Surace EM, Sun J, Redmond TM, Zhu X, Shindler KS, Ying GS, Ziviello C, Acerra C, Wright JF, McDonnell JW, High KA, Bennett J, Auricchio A. Gene therapy for Leber’s congenital amaurosis is safe and effective through 1.5 years after vector administration. Mol Ther. 2010 Mar;18(3):643-50. doi: 10.1038/mt.2009.277. Epub 2009 Dec 1. PMID: 19953081; PMCID: PMC2839440.
[6] Albert M. Maguire, M.D., Francesca Simonelli, M.D., Eric A. Pierce, M.D., Ph.D., Edward N. Pugh, Jr., Ph.D., Federico Mingozzi, Ph.D., Jeannette Bennicelli, Ph.D., Sandro Banfi, M.D., Kathleen A. Marshall, C.O.T., Francesco Testa, M.D., Enrico M. Surace, D.V.M., Settimio Rossi, M.D., Arkady Lyubarsky, Ph.D., Valder R. Arruda, M.D., Barbara Konkle, M.D., Edwin Stone, M.D., Ph.D., Junwei Sun, M.S., Jonathan Jacobs, Ph.D., Lou Dell’Osso, Ph.D., Richard Hertle, M.D., Jian-xing Ma, M.D., Ph.D., T. Michael Redmond, Ph.D.,Xiaosong Zhu, M.D., Bernd Hauck, Ph.D., Olga Zelenaia, Ph.D., Kenneth S. Shindler, M.D., Ph.D., Maureen G. Maguire, Ph.D., J. Fraser Wright, Ph.D., Nicholas J. Volpe, M.D., Jennifer Wellman McDonnell, M.S., Alberto Auricchio, M.D., Katherine A. High, M.D., and Jean Bennett, M.D., Ph.D. “Safety and Efficacy of Gene Transfer for Leber’s Congenital Amaurosis” 2008 N Engl J Med 2008; Vol 358 No 21, 2240-2248 DOI: 10.1056/NEJMoa0802315


