Qu’est-ce qu’un nystagmus ?
Un nystagmus est une condition visuelle caractérisée par des mouvements oculaires involontaires et rythmiques (on parle souvent d’« yeux dansants »). Ces mouvements peuvent intéresser un seul œil, mais il est plus fréquent que les deux soient touchés.
Les mouvements oculaires involontaires peuvent être soit lents, soit rapides, et se présenter à une vitesse constante ou avec des phases d’accélération/décélération, selon différents modèles de déplacement, comme par exemple les déplacements horizontaux. De ce fait, le patient atteint de nystagmus peut se trouver contraint de faire un effort pour maintenir son regard sur les objets, ce qui provoque une réduction de l’acuité visuelle. De plus, s’il est acquis à l’âge adulte, le nystagmus peut également avoir un impact sur l’équilibre et la coordination.
Classification
Il existe de nombreux types de nystagmus, mais nous ne parlerons ici que de ceux pouvant se rapporter au monochromatisme à cônes bleus, sans aborder les autres types, par exemple le nystagmus physiologique – une variante normale du nystagmus de la fonction oculomotrice – ou le nystagmus pathologique, provoqué par des maladies affectant le cortex, les tractus visuels antérieurs, le système nerveux central, le tronc cérébral, le cervelet et le système vestibulaire périphérique.
Pour le monochromatisme à cônes bleus, nous nous intéressons au nystagmus bénin habituellement relevé chez les enfants en bas âge et en particulier au syndrome du nystagmus infantile (INS, anciennement connu sous le nom de nystagmus « congénital » (NC)).
D’autres types de nystagmus bénins habituellement relevés chez les enfants en bas âge sont le syndrome du nystagmus dû à un mauvais développement de la fusion (fusion maldevelopment nystagmus syndrome – FMNS, anciennement nystagmus latent/manifeste latent – LMLN) et le nystagmus pendulaire du syndrome du spasmus nutans (SNS).
Le monochromatisme à cônes bleus, l’achromatopsie et le syndrome du nystagmus infantile
Dans le monochromatisme à cônes bleus, le premier symptôme observé chez tous les nourrissons de 2-3 mois est représenté par des oscillations involontaires horizontales des deux yeux vers et depuis un point de fixation. Chez de nombreux bébés, cette oscillation diminue et disparaît vers l’âge de un an ; dans ce cas, on ignore, à l’heure actuelle, comment classifier ce type de nystagmus, par exemple s’il convient de l’appeler spasmus nutans ou non, cette forme de nystagmus n’ayant pas, jusqu’ici, fait l’objet d’études cliniques.
Certains patients rapportent que le nystagmus persiste même à l’âge adulte, auquel cas (dans la ligne du Dr Dell’Osso [1]) les oscillations peuvent être classifiées comme syndrome du nystagmus infantile (INS), autrefois connu sous le nom de nystagmus congénital. Certains résultats préliminaires issus des données du registre des patients BCM (BCM Families Foundation Patient Registry) indiquent que, dans une même famille, à l’âge adulte, 45% des patients BCM présentent un nystagmus, contre 55% qui n’en présentent pas.
S’il persiste à l’âge adulte, le nystagmus peut, chez les individus atteints de monochromatisme à cônes bleus, causer des problèmes au niveau de la lecture et d’autres tâches. D’après ces patients, le nystagmus devient plus sensible dans les moments de stress, de maladie ou de fatigue.
Les patients atteints d’achromatopsie indiquent quant à eux que les oscillations involontaires horizontales des deux yeux vers et depuis un point de fixation commencent à 2-3 mois chez le nourrisson, puis diminuent vers l’âge de un an. Toutefois, le nystagmus persiste chez tous les adultes atteints d’achromatopsie, mais n’apparaît que dans les moments de stress, de maladie ou de fatigue [2].
Cette vidéo montre un nystagmus chez un bébé de 4 mois atteint de monochromatisme à cônes bleus. Dans ce cas, toutefois, le nystagmus a duré au-delà de la première année de vie et n’a pas disparu cliniquement pendant l’enfance ; aussi peut-il être classifié comme syndrome du nystagmus infantile.
Cette vidéo montre un nystagmus chez un adulte atteint de BCM ; Il s’agit du patient III-2 dans le Pedigree 1 ci-dessous :
Qu’est-ce que le syndrome du nystagmus infantile (INS) et les autres types bénins de nystagmus chez le nourrisson et l’enfant
Le syndrome du nystagmus infantile (INS), parfois désigné par les termes, maintenant dépassés, de « nystagmus précoce » ou « nystagmus congénital (CN) », apparaît à la naissance ou dans les premiers mois de vie, pendant les différentes périodes sensibles qui définissent le développement de la fixation visuelle, et persiste toute la vie. Compte tenu de son importance dans le monochromatisme à cônes bleus, nous tenons à souligner ici que le INS est une condition permanente.
Généralement, les nourrissons présentent les premiers symptômes à un âge compris entre six semaines et trois mois. Le syndrome du nystagmus infantile peut se déclencher par effet de différentes conditions neurologiques et médicales, pouvant éventuellement être détectées au moyen de tests effectués par un neurologue.
Le INS est habituellement horizontal, avec une petite composante rotatoire, et peut (mais c’est rare) avoir une composante verticale. Le INS augmente d’intensité sur le regard latéral et bat à droite dans un regard à droite et à gauche dans un regard à gauche. Le INS : – reste horizontal dans le regard vers le haut (contrairement au nystagmus acquis et/ou vestibulaire, qui change de direction dans le regard vertical) ; – augmente d’intensité à la fixation ou au stress et diminue d’intensité pendant le sommeil ou en phase d’inattention ; – a une intensité variable dans différentes positions de regard (habituellement autour d’une position dite « nulle ») ; – change de direction dans différentes positions de regard (autour d’une position neutre) ; – diminue d’intensité (s’atténue) avec la convergence ; – provoque chez le patient atteint une position anormale de la tête ; – pourrait être associé au strabisme ; – pourrait être associé à une incidence plus élevée d’erreurs significatives de réfraction.
Tout comme le monochromatisme à cônes bleus, le INS se présente souvent en association avec l’apparition congénitale ou précoce (dans les six premiers mois de vie) de défauts acquis du système visuel sensoriel (par ex., albinisme généralisé et oculaire, achromatopsie, aniridie, dystrophies et dégénérescences rétiniennes congénitales, anomalies visuelles du cortex, cataractes congénitales, glaucomes et maladies de la cornée), raison pour laquelle il était précédemment désigné sous le nom de nystagmus « sensoriel ».
Le syndrome du nystagmus dû à un mauvais développement de la fusion (FMNS), autrefois connu sous le nom de nystagmus latent/manifeste latent (LMLN), survient en cas de déprivation monoculaire. Un strabisme y est toujours associé et les enregistrements moteurs oculaires montrent quatre types de phases lentes avec des secousses en direction de l’œil fixateur. Les oscillations se présentent conjuguées, horizontales, monoplans et il n’y est habituellement pas associé de déficit du système sensoriel (tel que par ex. l’albinisme, l’achromatopsie, le monochromatisme à cônes bleus). Les patients atteints de FMNS présentent toujours un strabisme et, pour éliminer la diplopie, la vision depuis l’œil tropique est supprimée (« occluse ») dans le cortex. Le FMNS se vérifie chez les patients atteints de strabisme qui, s’ils ouvrent bien les deux yeux, fixent néanmoins le regard au niveau monoculaire. Le strabisme est une condition nécessaire (mais pas suffisante) pour le FMNS. Différentes théories ont été avancées pour expliquer le FMNS, mais nous ne nous attarderons pas davantage sur ce syndrome, car il ne se rattache ni au monochromatisme à cônes bleus, ni à l’achromatopsie.
Le syndrome du spasmus nutans. Le syndrome du spasmus nutans (SNS) comprend des oscillations oculaires, des secousses de la tête et des positions anormales de celle-ci ; ces manifestations commencent dès la petite enfance (habituellement entre 4 et 18 mois d’âge) et disparaissent cliniquement pendant l’enfance (habituellement avant l’âge de 3 ans). Le nystagmus est généralement bilatéral (mais peut différer d’un œil à l’autre et même être strictement monoculaire) et il oscille dans des directions horizontales, rotatoires ou verticales. La durée moyenne du SNS est de 12 à 24 mois ; il est rare qu’il dure plus de quelques années. Dans le cas du monochromatisme à cônes bleus, nous devrions mener des études plus approfondies pour comprendre si le nystagmus qui apparaît vers 6-8 semaines et disparaît définitivement vers un an peut être classifié comme un SNS ou non. Une étude clinique serait nécessaire.

Nous pouvons vous aider à mieux comprendre.
N’hésitez pas à nous écrire ou à rejoindre notre communauté en ligne.
Le nystagmus acquis
Le nystagmus acquis survient plus tard et peut commencer vers l’âge de six mois, mais potentiellement à n’importe quel moment après cette période ; on observe une plus haute incidence chez les adultes. Il peut avoir de nombreuses étiologies et aussi être lié à des conditions médicales exigeant une évaluation plus approfondie de la part des professionnels. Nous tenons à souligner ici qu’en cas de nystagmus acquis, et si les mouvements de l’œil se développent plus tard dans la vie, les causes doivent être explorées par des médecins experts.
Conditions associées
Parmi les conditions susceptibles de déclencher le INS, mentionnons :
- des conditions héréditaires (comme le monochromatisme à cônes bleus, l’achromatopsie et l’amaurose congénitale de Leber) ;
- l’albinisme ;
- les déficits génétiques.
Parmi les conditions susceptibles de déclencher le nystagmus acquis, mentionnons :
- les cataractes congénitales ;
- les troubles de l’oreille interne ;
- les troubles neurologiques ;
- les troubles systémiques ;
- les problèmes de vue ;
- les maladies inflammatoires ;
- l’usage de médicaments et de drogues ;
- les traumatismes ;
- les AVC ;
- les tumeurs du cerveau.
Pour assurer une gestion et un traitement efficaces, il est fondamental de reconnaître les maladies sous-jacentes associées au nystagmus. Aussi recommandons-nous fortement ici de faire effectuer une évaluation globale par des experts du service de santé, tels que les ophtalmologues et les neurologues, afin de cerner les maladies associées et d’élaborer un plan de gestion approprié calé sur les besoins de l’individu.
Perceptions
Les enfants et adultes atteints du syndrome du nystagmus infantile, tout comme un pourcentage important d’individus atteints de monochromatisme à cônes bleus, perçoivent généralement le monde de la même manière que les autres personnes sans nystagmus,, quoiqu’avec un certain flou. Inversement, les individus chez qui le nystagmus se développe à l’âge adulte décrivent souvent une sensation de mouvement ou de « sautillements » dans leur champ visuel, phénomène connu sous le nom d’oscillopsie.
Pour en savoir davantage
Les causes du syndrome du nystagmus infantile (INS)
Le INS est provoqué par l’incapacité du système oculomoteur (ocular motor system – OMS), la partie du cerveau qui contrôle le mouvement de l’œil, à maintenir les yeux stables pendant qu’ils poursuivent une cible lente. Voir réf. [1] Chapitre 1 et réf. [4] pour une introduction au système oculomoteur.
Il existe quatre types de base de mouvements de l’œil – réf [1] Chapitre 1 – :
- les saccades, qui sont des mouvements oculaires balistiques conjugués qui modifient rapidement le point de fixation fovéale. La saccade est le mouvement le plus rapide de l’œil, de l’ordre de 250-800°/sec avec 200 millisecondes de latence. Par exemple, on utilise les saccades pour pointer une cible, pour effectuer une rapide re-fixation d’un stimulus. La saccade permet, par un mouvement oculaire volontaire, d’identifier une cible dans le champ visuel et de l’amener dans la fovéa, effectuant ainsi la fovéation ;
- les mouvements de poursuite sont des mouvements oculaires de suivi, beaucoup plus lents, visant à maintenir un stimulus mouvant sur la fovéa. Par exemple, on utilise des mouvements lents de poursuite lorsque l’on suit le mouvement horizontal ou vertical d’une cible lente, avec un déplacement de 0-30°/sec et une latence de 125 millisecondes ;
- les mouvements de vergence, c’est-à-dire des mouvements disjonctifs des yeux (convergence ou divergence) qui alignent la fovéa de chaque œil avec des cibles situées à différentes distances de l’observateur. On utilise la vergence lorsque l’on fixe une cible qui s’approche ou qui s’éloigne ; et
- les mouvements vestibulo-oculaires, qui stabilisent les yeux par rapport au milieu extérieur, venant ainsi compenser les mouvements de la tête ou du corps. Si l’on fixe une cible et que l’on tourne la tête, ce sont ces mouvements que l’on utilise. Le mouvement optocinétique est similaire, et trace les images du monde environnant pendant le mouvement soutenu du milieu environnant ou de l’arrière-plan.
La précision des mouvements 1) – 4) n’est pas affectée par le INS et l’efficacité et la qualité du mouvement sont presque les mêmes pour tous les individus, atteints ou non. Pendant les périodes de fovéation, les individus atteints de INS peuvent maintenir la fixation avec autant de précision que les personnes sans nystagmus [3]. Toutefois, nous noterons ici que les mouvements de vergence sont en mesure de bloquer le nystagmus.
Le nystagmus est lié aux mouvements 2). Prenons en considération le système de poursuite douce à l’intérieur du système de mouvement des yeux.
Le système de poursuite est un système délicat avec une oscillation amortie. Une fois la cible insérée sur la fovéa (fovéation), l’œil la fixe (fixation) et, si la cible bouge en faisant des mouvements à différentes vitesses et avec des accélérations lentes, l’œil est en mesure de la suivre en la gardant sur la fovéa pour la voir en détail et en la poursuivant, en s’adaptant à sa vitesse. Le développement du système oculomoteur exige un bon input visuel pour calibrer convenablement et le INS résulte d’une incapacité à calibrer un sous-système qui, déjà chez l’être humain non atteint, est à la limite de l’instabilité (c’est-à-dire un comportement oscillatoire). Cette incapacité à calibrer peut être déclenchée par des conditions médicales héréditaires ou acquises ou quoi qu’il en soit leur être associée.
Voyons ce qu’est une oscillation amortie.
Prenons l’exemple d’une masse attachée à un ressort. Par rapport à la position d’équilibre à x=0, si l’on déplace cette masse suivant une amplitude A, en l’absence de frottement, elle va commencer à osciller autour du point x=0 avec une période T.

Notons que nous pouvons visualiser ce mouvement dans la figure suivante, avec le cas b=0 (absence de frottement visqueux), comme un mouvement harmonique où, pendant le temps t, la masse oscille continuellement entre +A et -A. Les points extrêmes +A et -A correspondent à une vitesse de la masse égale à 0 et à une inversion du mouvement. Le point x=0 correspond au point de vitesse maximum. Dans notre système oculaire, le point x=0 est la cible et l’oscillation est le nystagmus. Le nystagmus ne peut pas être considéré comme un symptôme compensatoire d’un déficit sensoriel, parce qu’il produit un handicap visuel, étant donné que l’œil oscille entre 0 et la vitesse maximum pendant qu’il fixe une cible immobile.

Ligne rouge : système sur-amorti
Ligne orange : critique – c’est le parcours le plus rapide sans oscillation
Ligne bleue : système sous-amorti
Chez les individus sans nystagmus, le système de poursuite douce est calibré pour avoir une force d’amortissement, comme le frottement visqueux, capable d’amortir l’oscillation et de suivre la cible pendant qu’elle bouge.
Plusieurs modèles de système de poursuite douce ont été développés – voir par exemple Réf. [4]. Ces modèles tentent d’obtenir une vitesse de l’œil qui soit fonction de la vitesse de la cible et cherchent à reproduire les hautes performances de ce système de poursuite d’une cible qui bouge lentement et son temps de latence court entre le mouvement du stimulus et la réponse de l’œil, c’est-à-dire la vitesse de l’œil.
Le monochromatisme à cônes bleus ou d’autres maladies rétiniennes peuvent-ils être considérés comme une cause de nystagmus ?
Non. Certaines maladies génétiques de la rétine, comme le monochromatisme à cônes bleus et l’achromatopsie, sont cause de basse vision dès la naissance. Les individus souffrant de ces pathologies peuvent présenter des mouvements involontaires de l’œil pendant leur première année de vie – mouvements qui, chez certaines personnes, persistent à l’âge adulte et peuvent alors être classifiés comme syndrome du nystagmus infantile (INS). Pour autant, d’après Dell’Osso, il n’est pas possible de détecter un rapport de cause à effet entre l’atteinte visuelle et le INS, du fait que, par exemple, parmi les individus atteint d’une même maladie rétinienne, certains présentent un nystagmus et d’autres n’en présentent pas.
Reportons, par exemple, le pedigree de deux familles intéressées par le monochromatisme à cônes bleus, une maladie transmise sur le chromosome X, dont souffre une moyenne d’environ 5 individus par famille, d’après les données issues du Registre international des patients www.BCMRegistry.org. Les pedigrees nous indiquent qu’une grande proportion d’individus, soit environ 45%, sont atteints du INS.



Comme l’explique Dell’Osso, un déficit sensoriel est une condition qui peut déclencher le nystagmus, mais qui n’en est pas la seule cause, sinon ces individus en seraient tous atteints (en d’autres termes, la condition n’est pas suffisante). De plus, étant donné que d’autres individus présentent le SNI sans avoir de déficit sensoriel, il ne s’agit pas non plus d’une condition nécessaire ; dès lors, n’étant une condition ni suffisante, ni nécessaire, il ne peut en être la cause.
Au début de cette page web, nous avons reporté la vidéo d’un nystagmus chez le patient III-2 de Pedigree 1.
Thérapie génique et nystagmus
Les maladies génétiques de la rétine comme l’amaurose congénitale de Leber, le monochromatisme à cônes bleus et l’achromatopsie sont actuellement intéressées par le développement de thérapies géniques prévoyant l’injection sous-rétinienne ou intravitréenne de vecteurs viraux AAV capables de réinsérer dans les cellules de la rétine les protéines manquantes. La question qui se pose est de savoir si l’on observe une amélioration du nystagmus après la thérapie génique et comment elle se produit.
Les premiers résultats montrent une amélioration chez les individus traités au Luxturna pour le gène RPE65 ACL. Voir ci-après une image de la Réf. [5].
Les scientifiques se sont penchés sur le nystagmus en utilisant les données vidéo numériques des mouvements de l’œil pour effectuer une analyse clinique qualitative et quantitative de l’oscillation et du strabisme de la personne. Ils ont également mesuré les amplitudes/la fréquence du nystagmus dans les vidéos du réflexe pupillaire à la lumière.

Image issue de la Réf. [5]
Après injection de la thérapie génique AAV2.hRPE65v2, les patients ont montré une réduction aussi bien de l’amplitude monoculaire et binoculaire que de la fréquence du nystagmus en position primaire, avec un regard excentré et avec un cache-œil. Voir le tableau 1 de la Réf. [6] « Caractéristiques des patients et résultats des tests avant et après l’injection ».
En conclusion, il semble possible d’obtenir une réduction de la gravité du nystagmus après thérapie génique – c’est-à-dire qu’il est possible qu’après la thérapie génique il se vérifie un recalibrage du système oculomoteur.
Concernant le monochromatisme à cônes bleus, il faudra discuter du nystagmus et des critères d’inclusion/exclusion pour participer à un essai clinique de thérapie génique. Si l’on prévoit une réduction du nystagmus après l’injection de la thérapie génique, le nystagmus ne peut pas être un critère d’exclusion à la participation, puisque la thérapie devrait comporter un bienfait supplémentaire pour les individus présentant un nystagmus. Et le même genre d’investigation devra être fait pour le strabisme.
Du fait que le nystagmus et le strabisme peuvent être traités par la chirurgie, une autre question qui se pose est de savoir si le fait d’avoir subi ce genre d’intervention est un critère d’exclusion pour participer à un essai de thérapie génique.
Les muscles et les nerfs crâniens impliqués dans le nystagmus
La coordination des mouvements de l’œil, y compris la fixation, implique une interaction complexe de circuits neuraux à l’intérieur du tronc cérébral et des centres cérébraux supérieurs. Ces circuits intègrent les inputs sensoriels, les informations visuelles et les commandes motrices pour assurer un contrôle précis des mouvements de l’œil et maintenir un regard fixe sur un objet ou un point d’intérêt donné. Il y a six paires de muscles oculaires et trois paires de nerfs crâniens qui contrôlent les muscles oculaires impliqués dans les mouvements des yeux.
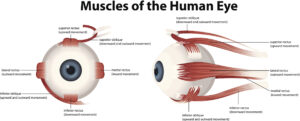
Muscles oculaires
Les muscles qui permettent le mouvement de l’œil sont au nombre de six : quatre muscles droits (supérieur, inférieur, médial et latéral) et deux muscles obliques (supérieur et inférieur) :
Nerfs crâniens
Il y a 12 paires de nerfs crâniens (NC), dont trois paires qui contrôlent les muscles du mouvement de l’œil (chaque œil étant contrôlé par un nerf de chaque paire). Une atteinte à ces nerfs peut interférer avec les muscles oculaires et est associée au nystagmus. Ce n’est pas le cas du nystagmus du monochromatisme à cônes bleus et de l’achromatopsie, où il n’y a habituellement pas de dommages au niveau des nerfs crâniens. Dans le reste du corps, les nerfs proviennent de la moelle épinière, mais tous les nerfs crâniens viennent du cerveau.
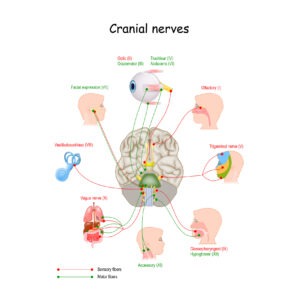
- Le nerf oculomoteur (nerf crânien trois, NCIII) contrôle différents muscles qui font bouger les yeux : le muscle droit supérieur, le muscle droit médial, le muscle droit inférieur et le muscle oblique inférieur. Ces muscles font bouger les yeux vers le haut et vers le bas et vers le nez. Le NCIII permet non seulement le mouvement des muscles oculaires, mais aussi la constriction de la pupille, la mise au point des yeux et la position de la paupière supérieure.
- Le nerf trochléaire (nerf crânien quatre, NCIV) contrôle le muscle oblique supérieur qui fait bouger l’œil vers le bas et loin du nez.
- Le nerf abducens (nerf crânien six, NCVI) contrôle le muscle droit latéral, qui fait bouger l’œil vers l’extérieur et loin du nez.
- Le nerf vestibulo-cochléaire (nerf crânien huit) intervient sur l’ouïe et sur l’équilibre. Il ne contrôle pas le mouvement de l’œil, mais un déficit au niveau de ce nerf peut porter atteinte à l’équilibre au point de causer un nystagmus.
- Le nerf trijumeau, également appelé nerf crânien V. Le nerf trijumeau a trois branches qui exercent des fonctions distinctes ; l’une d’entre elles est la branche ophtalmique, qui envoie des impulsions nerveuses au cerveau depuis la partie haute du visage et le cuir chevelu. Le nerf ophtalmique intéresse les yeux, les paupières supérieures et le front. Il est important pour la proprioception, ce qui explique pourquoi le port des lentilles de contact peut réduire le nystagmus.
Les mouvements des yeux et de la tête, et le point zéro
Dans le cas d’une baisse bilatérale de la vue, et quand le déficit visuel survient dans les premiers mois de vie, comme dans le monochromatisme à cônes bleus, le nystagmus est conjugué – ce qui signifie qu’il y a le même mouvement dans les deux yeux – et principalement pendulaire – horizontal avec une vitesse constante sans accélération ou décélération ; il diminue à la convergence et s’accompagne souvent d’oscillations de la tête et de mouvements latéraux.
L’intensité des mouvements de l’œil dans le nystagmus peut varier selon la direction du regard. Par conséquent, étant donné que la réduction des sautillements de l’œil implique une meilleure vision, certaines personnes atteintes de nystagmus s’arrangent pour optimiser leur vision en ajustant leur tête de manière à accéder à leur point zéro. Ce terme se rapporte à une position spécifique de la tête, où les mouvements involontaires de l’œil sont minimisés, permettant des oscillations réduites des yeux et une meilleure acuité visuelle. Les individus atteints de nystagmus n’ont pas tous un point zéro, mais, s’ils en ont un, il est important de ne pas les encourager à tourner la tête dans la direction opposée, car cela pourrait aggraver leur vision. Les mouvements de la tête, connus sous le nom de manœuvres de « point zéro » ou d’« annulation », sont des actions volontaires ou involontaires que les individus atteints de nystagmus peuvent adopter pour réduire l’intensité ou la fréquence des oscillations du nystagmus et améliorer leur acuité visuelle. Certains individus peuvent avoir un point zéro en position primaire, c’est-à-dire sans tourner la tête, en position droite. Quand il est établi que le point zéro n’est pas en position primaire, on peut utiliser des lentilles prismatiques ou envisager une chirurgie des muscles oculaires, cette dernière option étant envisageable même en cas de point zéro en position primaire.
Ainsi, la position zéro est la fourchette d’angles du regard où l’onde formée par le nystagmus a une amplitude minimale et la meilleure qualité de fovéation. Toutefois, le fait de tourner la tête pour atteindre le point zéro n’est pas le seul mouvement que les patients atteints de monochromatisme à cônes bleus et de nystagmus peuvent faire. Il y a différents types de mouvements de tête communément associés avec le nystagmus :
- La rotation : certains individus atteints de nystagmus peuvent instinctivement tourner la tête d’un côté ou de l’autre pour trouver une position où les mouvements du nystagmus sont minimisés. Cette rotation peut aider à aligner les yeux d’une manière qui réduit l’amplitude des oscillations du nystagmus et améliore la clarté visuelle.
- L’inclinaison : un autre mouvement observé chez des individus atteints de nystagmus est l’inclinaison de la tête, où l’individu penche la tête d’un côté ou de l’autre. De même que la rotation, l’inclinaison de la tête vise à trouver une position qui minimise l’intensité des mouvements du nystagmus et optimise la fonction visuelle.
- Le hochement : certains individus atteints de nystagmus peuvent présenter des mouvements consistant à hocher rythmiquement la tête de haut en bas. Ces mouvements peuvent altérer les dynamiques du nystagmus et constituer une stratégie compensatoire pour stabiliser le regard et améliorer l’acuité visuelle ; ils peuvent également refléter les oscillations de la tête provoquées par les muscles du cou en réponse à des copies des signaux des muscles oculaires.
Ces mouvements de tête sont souvent adoptés spontanément par les individus atteints de spasmus nutans lorsqu’ils tentent d’atténuer l’effet du nystagmus sur leur vision.
Il est important de noter que les individus atteints de nystagmus ne présentent pas tous des mouvements de tête et que la présence et l’étendue de ces mouvements peut varier en raison de différents facteurs : gravité et type de nystagmus, préférences individuelles et stratégies d’adaptation développées au fil du temps. En outre, les mouvements de tête en réponse au nystagmus peuvent être plus prononcés dans certaines conditions de vision ou certaines activités où les exigences visuelles sont plus élevées.
Stress et fatigue
Le nystagmus s’aggrave dans les moments de stress ou de fatigue, comme l’ont reporté de nombreux membres de la communauté BCM et de la communauté de l’achromatopsie, mais on en ignore la cause exacte : en d’autres termes, on ignore quel est le rapport entre le stress, la fatigue et le nystagmus.
Notons ici :
Exigences visuelles accrues : les situations de stress impliquent souvent des exigences visuelles accrues, telles que la focalisation sur des tâches détaillées ou le traitement d’informations visuelles complexes. Le nystagmus peut devenir plus visible ou gênant dans ce genre de situation, car le système visuel est mis à l’épreuve pour maintenir un regard fixe et une vision nette sous des conditions de stress. Se pourrait-il que l’exigence de suivre rapidement un raisonnement complexe en état de stress et de rappeler des processus complexes par le biais de la mémoire cérébrale comporte un aspect de visualisation du processus et, avec lui, le nystagmus ?
Fatigue et concentration réduite : la fatigue peut impacter la concentration et la fonction cognitive, menant à une capacité moindre à supprimer ou compenser les mouvements du nystagmus. Quand la fatigue apparaît, les individus peuvent percevoir une diminution de leur capacité à contrôler les mouvements de l’œil, avec pour effet une activité accrue du nystagmus.
Il est très important de mentionner cet aspect aux enseignants d’un enfant atteint de BCM, pour leur expliquer comment aider l’élève avec BCM à bien suivre en classe malgré son nystagmus ; par exemple, après avoir compris que l’élève a besoin de gérer son niveau de stress et de fatigue, en lui accordant des périodes de repos, si possible quelques minutes après chaque tâche exigeant un effort plus soutenu de concentration visuelle. Voir ici plus d’informations.
Strabisme et monochromatisme à cônes bleus
Certains individus atteints de monochromatisme à cônes bleus font état d’un strabisme, certains autres à la fois d’un nystagmus et d’un strabisme.
Le traitement du nystagmus
Le fait de consulter des professionnels spécialisés en neuro-ophtalmologie peut ouvrir la voie à de précieuses perspectives et ressources pour explorer ce domaine plus en profondeur.
Il existe une série de thérapies chirurgicales qui peuvent atténuer le INS chez des patients spécifiques sans porter préjudice (et même, dans de nombreux cas, en l’améliorant) à la fonction oculomotrice et visuelle. Parmi ces thérapies : 1) l’opération de Kestenbaum (Anderson-Kestenbaum) ; 2) l’opération d’Anderson plus la procédure T&R ; 3) la procédure BMR ; 4) la procédure T&R ; 5) les opérations sur le vertical droit et sur les muscles obliques en combinaison avec ces procédures pour le INS ; et 6) les opérations pour le strabisme en combinaison avec ces procédures pour le INS. Veillez à contacter des spécialistes.
Voir ci-après une liste de certains ophtalmologues experts en chirurgie et traitement du nystagmus :
https://www.akronchildrens.org/people/Richard-Hertle-MD.html
http://www.omlab.org/Personnel/lfd/lfd.html
Glossaire
Oscillopsie
L’oscillopsie (mouvement du milieu environnant) est la perception d’un environnement qui bouge en avant et en arrière. L’oscillopsie ne touche normalement pas les patients atteints de INS, mais frappe les patients qui acquièrent un nystagmus à l’âge adulte.
Fovéation
Quand, par un mouvement saccadé, on identifie une cible dans le champ visuel par un mouvement oculaire volontaire et qu’on l’amène dans la fovéa, on effectue une fovéation. La fovéation est respectivement maintenue : pour la cible, par le système de poursuite douce ; pour la tête et le corps, par le système vestibulo-oculaire ; pour le mouvement en arrière-plan, par le système optocinétique.
Fixation
La fixation concerne la capacité des yeux à maintenir un regard fixe sur un objet ou un point d’intérêt donné. Les individus dotés d’une vision normale ont généralement d’excellentes capacités à cet égard, et peuvent fixer leur regard avec des mouvements minimes de l’œil. Chez ces personnes, le système visuel peut facilement maintenir une fixation régulière, ce qui leur assure une perception visuelle nette et stable, élément fondamental pour lire, conduire et se déplacer dans le milieu environnant.
Fixation extra-fovéale
La fixation extra-fovéale signifie que, pour percevoir des informations visuelles, l’individu utilise la vision périphérique plutôt que la vision centrale (fovéa). Quand la vision centrale est compromise par des conditions visuelles anormales, la fixation extra-fovéale peut être particulièrement utile. En s’appuyant sur la vision périphérique, les individus atteints de troubles au niveau de la vision centrale peuvent contourner certains déficits et bénéficier d’une meilleure fonction visuelle globale. La fixation extra-fovéale permet un champ visuel plus large et peut compenser la réduction de l’acuité visuelle ou les difficultés de la fixation fovéale.
Mouvements saccadiques
Mouvements de l’œil balistiques et conjugués qui changent le point de fixation fovéale. Par exemple, on utilise les saccades pour pointer une cible.
Ressources externes :
- American Association for Pediatric Ophthalmology and Strabismus – https://aapos.org/glossary/nystagmus
- American Nystagmus Network – https://nystagmus.org/
Cleveland Clinic – https://my.clevelandclinic.org/health/diseases/22064-nystagmus - Fighting Blindness – https://www.fightingblindness.ie/living-with-sight-loss/eye-conditions/nystagmus/
- Johns Hopkins Medicine – https://www.hopkinsmedicine.org/health/conditions-and-diseases/nystagmus
- Dr. Luis F. Dell’Osso Lab – http://www.omlab.org/
Les références :
[1] Richard W. Hertle and Louis F. Dell’Osso « Nystagmus in infancy and childhood » Oxford University Press 2013 Chapter 3 and its references.
[2] Associazione Acromati Italiani – patients reported data
[3] 2020 Jun;140(3):221-232. Epub 2019 Nov 27. « Foveation dynamics in congenital nystagmus IV: vergence » Louis F Dell’Osso, Johannes Van Der Steen, Robert M Steinman, Han CollewijnPMID: 31776760 DOI: 10.1007/s10633-019-09738-y
[4] John Enderle, Models of Horizontal Eye Movements, Part I: Early Models of Saccades and Smooth Pursuit January 2010 Synthesis Lectures on Biomedical Engineering 5(1) DOI:10.2200/S00263ED1V01Y201003BME034 Publisher: Morgan & Claypool Publishers.
[5] Simonelli F, Maguire AM, Testa F, Pierce EA, Mingozzi F, Bennicelli JL, Rossi S, Marshall K, Banfi S, Surace EM, Sun J, Redmond TM, Zhu X, Shindler KS, Ying GS, Ziviello C, Acerra C, Wright JF, McDonnell JW, High KA, Bennett J, Auricchio A. Gene therapy for Leber’s congenital amaurosis is safe and effective through 1.5 years after vector administration. Mol Ther. 2010 Mar;18(3):643-50. doi: 10.1038/mt.2009.277. Epub 2009 Dec 1. PMID: 19953081; PMCID: PMC2839440.
[6] Albert M. Maguire, M.D., Francesca Simonelli, M.D., Eric A. Pierce, M.D., Ph.D., Edward N. Pugh, Jr., Ph.D., Federico Mingozzi, Ph.D., Jeannette Bennicelli, Ph.D., Sandro Banfi, M.D., Kathleen A. Marshall, C.O.T., Francesco Testa, M.D., Enrico M. Surace, D.V.M., Settimio Rossi, M.D., Arkady Lyubarsky, Ph.D., Valder R. Arruda, M.D., Barbara Konkle, M.D., Edwin Stone, M.D., Ph.D., Junwei Sun, M.S., Jonathan Jacobs, Ph.D., Lou Dell’Osso, Ph.D., Richard Hertle, M.D., Jian-xing Ma, M.D., Ph.D., T. Michael Redmond, Ph.D.,Xiaosong Zhu, M.D., Bernd Hauck, Ph.D., Olga Zelenaia, Ph.D., Kenneth S. Shindler, M.D., Ph.D., Maureen G. Maguire, Ph.D., J. Fraser Wright, Ph.D., Nicholas J. Volpe, M.D., Jennifer Wellman McDonnell, M.S., Alberto Auricchio, M.D., Katherine A. High, M.D., and Jean Bennett, M.D., Ph.D. “Safety and Efficacy of Gene Transfer for Leber’s Congenital Amaurosis” 2008 N Engl J Med 2008; Vol 358 No 21, 2240-2248 DOI: 10.1056/NEJMoa0802315


